Os preenchimentos faciais, amplamente utilizados para melhorar a estética facial, podem apresentar complicações classificadas como precoces e tardias, e ainda como menores e maiores. As complicações precoces podem ser categorizadas em início imediato (até 24 horas após o procedimento), início precoce (24 horas a 4 semanas) e início tardio (mais de 4 semanas). Aqui listamos por ordem de gravidade (da que consideramos mais graves para as menos graves)
1. Complicações Isquêmicas e Visuais
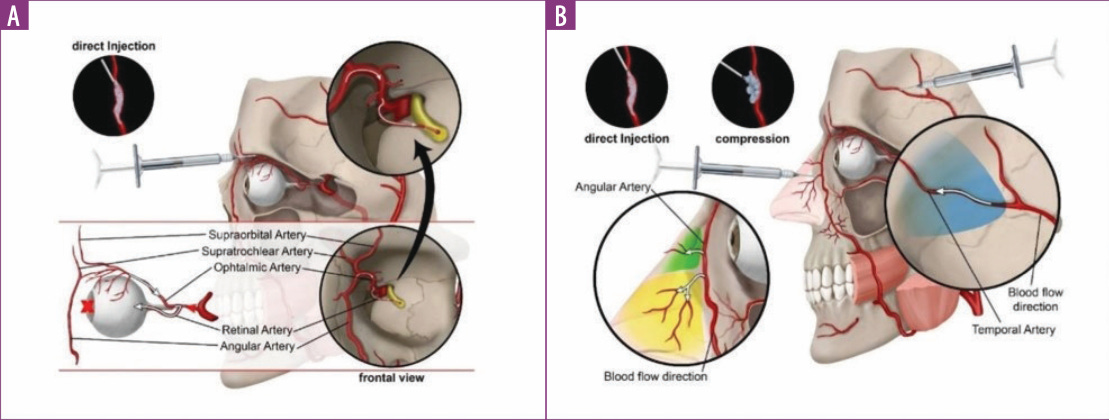
As complicações isquêmicas visuais decorrentes de preenchimentos faciais são uma preocupação séria. Elas ocorrem quando os vasos sanguíneos, particularmente as artérias da região do nervo optico, são comprometidos, levando à redução ou bloqueio completo do fluxo sanguíneo. Isso pode causar danos severos e permanentes aos olhos e tecidos circundantes.
Uma das maneiras pelas quais essas complicações ocorrem é através da injeção direta de material de preenchimento em uma artéria. Esta situação é especialmente perigosa, pois o preenchimento pode viajar pela corrente sanguínea, potencialmente bloqueando vasos menores à frente. A injeção direta em uma artéria pode resultar em obstrução do fluxo sanguíneo, causando isquemia e danos irreparáveis aos tecidos oculares.
Compressão Externa
Outro mecanismo pelo qual as complicações podem ocorrer é a compressão externa dos vasos sanguíneos. Preenchimentos, especialmente se colocados de maneira inadequada ou em excesso, podem pressionar as artérias próximas. Essa pressão restringe o fluxo sanguíneo, podendo levar à isquemia. A compressão externa é uma preocupação significativa, pois mesmo sem a injeção direta no vaso, o preenchimento pode impactar negativamente o fornecimento de sangue.
Áreas de Alto Risco
A glabela, testa e nariz são consideradas zonas de alto risco para essas complicações. As artérias nessas áreas possuem conexões diretas com a artéria oftálmica, que fornece sangue ao olho e estruturas circundantes. Quando essas áreas são injetadas, há um risco maior de injetar acidentalmente o preenchimento em uma artéria ou comprimir o vaso. Por exemplo, se o preenchimento for injetado na artéria nasal dorsal (um ramo da artéria oftálmica), ele pode viajar de volta e bloquear a artéria central da retina, levando à isquemia retinal e potencialmente à cegueira.
Influência do Tipo de Preenchimento
O tipo de preenchimento usado também pode influenciar o risco de complicações. Os preenchimentos de ácido hialurônico (AH) são considerados mais seguros que outros tipos porque existe um agente reversor (hialuronidase) que pode quebrar o preenchimento. No entanto, mesmo com preenchimentos de AH, as complicações visuais podem ser irreversíveis se o tratamento for atrasado. A gordura autóloga, embora natural, apresenta um risco maior de cegueira permanente devido ao seu tamanho de partícula grande, tornando-a mais provável de bloquear vasos significativos como a artéria oftálmica.
A técnica do injetor é crítica na prevenção de complicações isquêmicas visuais. Injeções lentas, pequenos volumes por local de injeção, aspiração antes da injeção (para verificar a presença de sangue), o uso de cânulas rombas (em vez de agulhas afiadas) e um entendimento profundo da anatomia facial são cruciais para minimizar os riscos. Mesmo com essas precauções, as complicações ainda podem ocorrer, destacando a importância do reconhecimento precoce e do tratamento imediato.
2. Infecções e Reações Infecciosas
As infecções após procedimentos de preenchimento facial podem ocorrer devido à contaminação bacteriana no local da injeção ou como uma resposta inflamatória bacteriana ao preenchimento dérmico. As infecções precoces podem surgir entre alguns dias e uma semana após o procedimento, enquanto as infecções tardias podem ocorrer de várias semanas a meses após a injeção.
Sinais de Infecção
Os sinais iniciais de infecção podem se assemelhar a uma resposta de hipersensibilidade inflamatória. As infecções podem se manifestar de várias formas, incluindo reações alérgicas granulomatosas que se desenvolvem em abscessos, reações granulomatosas localizadas, nódulos semelhantes a abscessos, reações granulomatosas tardias, abscessos estéreis, nódulos de corpo estranho ou reações de início tardio.
Preenchimentos Específicos e Infecções
A infecção bacteriana é uma possível causa de reações adversas a preenchimentos de hidrogel de poliacrilamida. Abscessos de aparecimento tardio foram relatados após injeções de polímero de hidrogel não absorvível para lipoatrofia facial associada ao HIV. Além disso, a manipulação próxima ao local da injeção pode causar infecção, mesmo anos após o preenchimento. Uma área vermelha e endurecida que aparece a qualquer momento após o tratamento pode indicar a presença de um biofilme.
Biofilmes
Biofilmes são difíceis de tratar e diagnosticar, e sua incidência como resultado da injeção de preenchimentos é desconhecida. Embora muito raros com a maioria dos preenchimentos, devem ser tomadas precauções para prevenir infecções durante a injeção.
Prevenção de Reações Infecciosas
O local da injeção deve ser completamente esterilizado antes da injeção para minimizar o risco de infecção. É essencial desinfetar e desengordurar o local da injeção adequadamente, evitando injeções através de maquiagem. A limpeza completa do rosto antes da injeção e a evitação de injeções através da mucosa oral ou nasal são fundamentais. Considerar o uso de antibióticos profiláticos se uma infecção facial ocorrer dentro de duas semanas após o tratamento com preenchimento.
A desinfecção inadequada da pele é a principal causa de infecção. O uso de produtos ilícitos e injeções realizadas por indivíduos não treinados aumentam o risco de formação de abscessos.
3. Reações Inflamatórias a Preenchimentos Faciais
Os preenchimentos faciais são geralmente bem tolerados, mas podem causar efeitos adversos. Esses efeitos adversos normalmente duram tanto quanto o preenchimento está presente na pele, o que significa que preenchimentos de curta duração têm efeitos colaterais de curto prazo, enquanto os preenchimentos permanentes podem induzir efeitos adversos ao longo da vida. A maioria dos efeitos adversos não é específica de um determinado preenchimento e pode resultar da ampliação de volume ou de erros técnicos, como o local de colocação errado, a agulha de injeção inadequada ou a infecção causada por gelo ou água contaminados.
Reações Inflamatórias Comuns
Eritema, Edema, Hematomas: São efeitos colaterais comuns nas primeiras 72 horas após a injeção do preenchimento. São uma reação fisiológica normal a uma substância estranha.
Inchaço: Pode ocorrer cerca de uma semana após o tratamento. Inchaço significativo ou persistente pode indicar obstrução linfática, abscesso estéril ou reação de hipersensibilidade.
Eritema Persistente: Associado a vários preenchimentos faciais. Medidas preventivas possíveis incluem evitar álcool, exposição ao sol e exercícios por vários dias após o procedimento.
Cicatrizes: Todos os preenchimentos dérmicos podem causar formação de cicatrizes, especialmente em pacientes predispostos.
Reações de Hipersensibilidade: Estas são respostas imunológicas ao preenchimento e podem ser imediatas (Tipo I) ou tardias (Tipo IV). As reações do Tipo I envolvem anticorpos IgE e se manifestam como angioedema ou anafilaxia. As reações do Tipo IV são mediadas por células T e apresentam-se como induração, eritema e edema.
Possíveis Tratamentos para Reações Inflamatórias
Eritema, Edema, Hematomas: Compressas frias, arnica, aloe vera ou cremes de vitamina K. Para inchaço significativo ou persistente, considerar massagem de drenagem linfática.
Eritema Persistente: Corticosteroides tópicos, intradérmicos ou orais.
Cicatrizes: Injeções de triancinolona e laser de corante pulsado.
Infecção: Antibióticos sistêmicos, drenagem cirúrgica e/ou excisão do preenchimento.
Biofilme: Cursos longos de antibióticos de amplo espectro (por exemplo, ciprofloxacina, amoxicilina, claritromicina). A hialuronidase pode ser usada para quebrar os preenchimentos de ácido hialurônico e interromper o biofilme. A excisão cirúrgica pode ser necessária em alguns casos.
Reações de Hipersensibilidade: Para reações do Tipo I, antihistamínicos, corticosteroides e epinefrina podem ser usados. As reações do Tipo IV podem responder a corticosteroides, hialuronidase (para preenchimentos de AH) ou outros imunossupressores.
3.1 Tratamento de Granulomas
Granulomas são uma complicação conhecida dos preenchimentos dérmicos e podem ser tratados com esteróides intralesionais ou remoção cirúrgica. A excisão cirúrgica é recomendada para nódulos duros visíveis ou granulomas na gordura subcutânea. Os preenchimentos semipermanentes podem causar efeitos colaterais a longo prazo, como indurações cutâneas, que incluem nódulos e granulomas, com ou sem fístulas.
Reações de Hipersensibilidade e Granulomas
As reações de hipersensibilidade, que podem se manifestar como granulomas tardios, são um fator de risco para a formação de granulomas. Os materiais em alguns preenchimentos que podem desencadear reações de hipersensibilidade incluem: proteínas, impurezas, agentes químicos, subprodutos residuais da fermentação bacteriana, e o tamanho e suavidade das partículas do preenchimento. Colágeno bovino e polimetilmetacrilato são dois tipos de preenchimentos conhecidos por causar reações de hipersensibilidade que se apresentam como granulomas tardios.
Formação de Cicatrizes e Preenchimentos
Embora todos os preenchimentos dérmicos possam potencialmente causar formação de cicatrizes, incluindo granulomas, as transferências de gordura autóloga não causam granulomas. A gordura autóloga é considerada uma opção mais segura para pacientes propensos a reações de hipersensibilidade e formação de granulomas.
Opções de Tratamento para Granulomas
Esteróides Intralesionais: Utilizados para reduzir a inflamação e diminuir o tamanho dos granulomas.
Excisão Cirúrgica: Indicada para granulomas duros e visíveis que não respondem a outros tratamentos. A remoção cirúrgica pode ser necessária para resolver a complicação completamente.
4. Reações de Hipersensibilidade a Preenchimentos Faciais
Os preenchimentos dérmicos são compostos por diferentes materiais com variada biocompatibilidade, biodegradabilidade e imunogenicidade. Esses materiais podem desencadear uma gama de reações anafiláticas, desde angioedema local e erupções no local da injeção até manifestações generalizadas ou sistêmicas, ou até mesmo choque anafilático. As reações de hipersensibilidade podem ser causadas por proteínas, impurezas, agentes químicos de reticulação, subprodutos residuais da fermentação bacteriana e o tamanho e suavidade das partículas do preenchimento.
Risco de Hipersensibilidade
O risco de hipersensibilidade varia entre diferentes produtos. Geralmente, o risco de hipersensibilidade ao ácido hialurônico (AH), hidroxiapatita de cálcio (CaHA) e ácido poli-L-láctico (PLLA) é considerado baixo. A incidência de reações de hipersensibilidade ao AH injetável é estimada em 0,02%.
Classificação das Reações de Hipersensibilidade
Reações de Hipersensibilidade Aguda (Tipo I)
Essas reações se manifestam dentro de minutos ou horas após a injeção. São respostas imunológicas mediadas por IgE ao preenchimento dérmico, apresentando-se como angioedema ou anafilaxia. Uma reação sistêmica pode ocorrer 48 a 72 horas após a injeção, caracterizada por febre, mal-estar e urticária, tratável com corticosteroides orais de curto prazo.
Reações de Hipersensibilidade Tardia (Tipo IV)
Essas reações envolvem induração, eritema e edema. Elas são iniciadas por linfócitos T e mediadas por células CD4+. As taxas de hipersensibilidade tardia variam entre 0,02% e 4%. Tipicamente, surgem 48-72 horas após a injeção, mas podem aparecer semanas depois e persistir por meses.
Fatores que Influenciam a Hipersensibilidade Tardia
Infecções e traumas anteriores
Técnica de injeção
Volume de preenchimento
Tratamentos repetidos
Implantação intramuscular
Propriedades do preenchimento
Tratamento das Reações de Hipersensibilidade
Tipo I
Podem ser utilizados corticosteroides tópicos ou imunossupressores. Casos graves requerem tratamento sistêmico. A pomada de tacrolimus tópica também pode ser aplicada. Reações anafiláticas necessitam de atenção imediata, potencialmente incluindo adrenalina, corticosteroides e ferramentas de gerenciamento das vias aéreas.
Tipo IV
Essas reações não respondem a antihistamínicos. Corticosteroides e hialuronidase são considerados opções de tratamento eficazes.
Considerações Importantes
É crucial diferenciar entre causas infecciosas e imunomediadas de hipersensibilidade tardia. Corticosteroides devem ser evitados se houver suspeita de infecção.
6. Irregularidades de Contorno e Efeito Tyndall
Irregularidades de contorno, como caroços, podem aparecer imediatamente ou desenvolver-se ao longo do tempo. Irregularidades de contorno também podem ocorrer se o preenchimento migrar do local da injeção. A migração do preenchimento pode ocorrer devido à gravidade, movimento muscular e massagem pós-operatória. A habilidade do profissional também é importante na prevenção da migração do preenchimento.
O efeito Tyndall é uma complicação dependente da técnica que pode ocorrer após injeções de preenchimento, particularmente com preenchimentos à base de ácido hialurônico (AH) e colágeno. Este efeito se manifesta como uma leve descoloração azul-acinzentada no local da injeção quando o preenchimento é colocado de forma muito superficial na pele.
Causa do Efeito Tyndall
O efeito Tyndall é causado pela dispersão da luz quando esta encontra partículas no material de preenchimento. Como as ondas de luz azul têm uma frequência mais alta do que as ondas de luz vermelha, elas se dispersam mais facilmente. Isso significa que, quando a luz atinge a superfície da pele, a luz azul é mais proeminente na luz refletida, levando à descoloração azulada. O efeito Tyndall é mais provável de ocorrer em áreas onde a pele é fina, como a pálpebra inferior.
Áreas de Alto Risco
Dobras nasojugais
Dorso nasal
Lábios
Sulcos infraorbitais
Linhas finas superficiais periorais e periorbitais
Tratamento do Efeito Tyndall
O efeito Tyndall pode ser tratado com uma injeção de hialuronidase (HAG) para quebrar o preenchimento. A hialuronidase é uma enzima que degrada o ácido hialurônico, ajudando a corrigir a descoloração. Para prevenir o efeito Tyndall, os produtos de preenchimento devem ser injetados na profundidade adequada dentro do tecido, evitando injeções muito superficiais.
Prevenção
Utilizar técnicas adequadas de injeção para garantir que o preenchimento seja colocado na profundidade correta.
Preferir cânulas rombas em vez de agulhas afiadas para minimizar o risco de colocação superficial.
Avaliar cuidadosamente a espessura da pele na área de injeção para ajustar a profundidade de aplicação do preenchimento.
Considerações Finais
O efeito Tyndall, embora não seja uma complicação grave, pode afetar a aparência estética desejada após procedimentos de preenchimento facial. A compreensão da sua causa e a adoção de técnicas apropriadas de injeção são essenciais para prevenir essa complicação. Caso ocorra, a hialuronidase oferece uma solução eficaz para corrigir a descoloração indesejada.
Leitura recomendada:
Another Face Of Dermal Fillers
147KB ∙ PDF file

Facial Fillers: Relevant Anatomy, Injection Techniques, And Complications
773KB ∙ PDF file

Vascular Complications After Facial Filler Injection
975KB ∙ PDF file

Managing Complications Of Fillers Rare And Not So Rare Pmc
2.34MB ∙ PDF file

Ophthalmic Artery Occlusion After Glabellar Hyalur
3.97MB ∙ PDF file

An Overview Of Adverse Events And Treatment Approaches
5.55MB ∙ PDF file

Injectable Facial Fillers: Imaging Features, Complications, And Diagnostic Pitfalls
12.2MB ∙ PDF file