No universo da harmonização orofacial, a busca por uma pele perfeita é o ponto de partida para qualquer procedimento. Mas o que realmente significa ter uma pele “preparada”? Muitas vezes, o segredo não está em tratamentos agressivos, mas no respeito ao ecossistema delicado que vive sobre ela: a microbiota cutânea.
Antes de transformar a tela, precisamos entender sua natureza. A manutenção do equilíbrio, ou simbiose, da nossa pele é a base para resultados estéticos não apenas mais bonitos, mas também mais seguros e duradouros. Ignorar essa etapa pode levar a complicações como inflamação, sensibilidade e hiperpigmentação, comprometendo o sucesso de qualquer procedimento.
O texto a seguir é uma adaptação do trabalho de conclusão de curso de Ana Paula Holtz, apresentado para a obtenção do título de Especialista em Harmonização Orofacial pelo renomado Instituto Velasco.
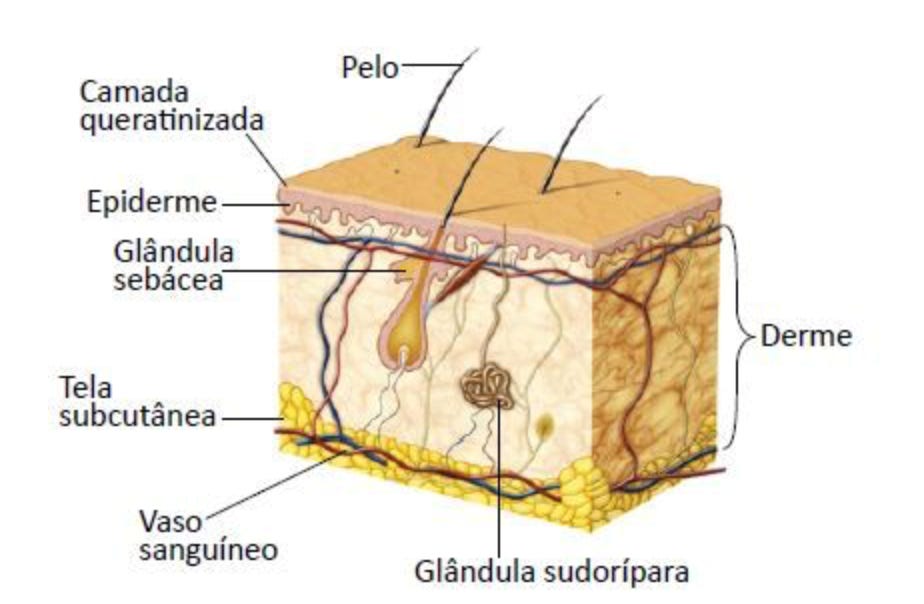
A pele é o maior órgão do nosso organismo e possui características importantes para a manutenção da integridade e proteção dos demais órgãos internos. Trata-se de um conjunto de tecidos e glândulas que atua para exercer funções específicas, sendo a principal a individualização dos seres vivos (mamíferos e aves, por exemplo) — neste caso, a espécie humana — com sua separação entre o meio interno e o meio externo. A pele é composta por três camadas aderidas, denominadas: epiderme (a mais externa), derme (intermediária) e hipoderme (mais interna). As três camadas juntas desempenham um importante papel de proteção do organismo, mas, em separado, possuem características e funções específicas (1).
A epiderme, camada mais externa, forma uma barreira protetora contra influências externas, sejam físicas (calor ou frio, pressão), químicas (substâncias diversas) ou microbiológicas (bactérias, fungos, protozoários aquáticos), que impede a entrada desses agentes em camadas mais sensíveis da pele, musculatura, nervos e demais sistemas. Na epiderme existem os anexos da pele, as unhas, as glândulas sebáceas, sudoríparas e pelos. O tecido da pele possui ainda os poros, reentrâncias e sulcos que marcam a pele, atribuindo as características peculiares de cada pessoa. Assim, a pele representa cada pessoa, sua faixa etária, suas experiências de vida, sua alimentação e hábitos diários (1).
A segunda camada, a derme, é formada pelas fibras de colágeno, gel coloidal presente entre as células e elastina, responsáveis pela sustentação da epiderme, conferindo-lhe tonicidade e elasticidade, e pelos vasos sanguíneos e terminações nervosas. Na derme também se localizam os folículos pilosos, as glândulas sebáceas, as glândulas sudoríparas e os nervos sensitivos que percebem as influências do meio externo e as transmitem pelos nervos ao cérebro. Assim, é na derme que se localizam as terminações que nos permitem a percepção do frio, do calor, coceira, cócegas, prazer e dor.
Na hipoderme, também conhecida como tecido ou tela subcutânea, localizam-se as células de gordura e os vasos sanguíneos e sua principal função é dar sustentação às camadas superiores, manter a temperatura corporal e armazenar energias para as funções fisiológicas.
A classificação dos tipos de pele (normal, seca, oleosa, mista) deriva das diversas características em termos de textura, nível de umidade e aspecto dos poros, determinados por fatores genéticos ou hormonais e hábitos alimentares e de higiene. A pele também pode ser considerada um ecossistema para microrganismos, pois possui reentrâncias, sulcos e poros que servem de habitat, além da disponibilidade de sebo, suor e células mortas que servem de nutrientes. Assim, de acordo com as características da pele, hábitos alimentares, fatores genéticos, uso de cosméticos e fatores ambientais, os microrganismos se instalam e desenvolvem, compondo a microbiota da pele (2).
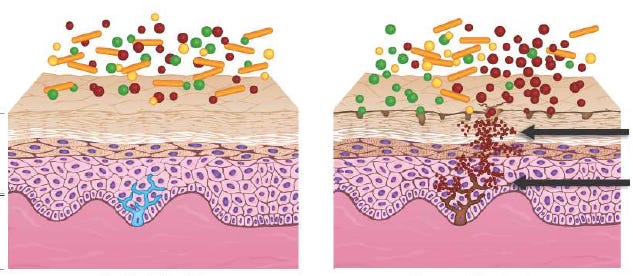
De acordo com Baldwin, Bhatia et al. (3), a microbiota da pele possui uma importante função de manter o equilíbrio por meio de uma barreira funcional biológica, capaz de inibir a instalação de outros microrganismos patogênicos, causadores de inflamações, acne, foliculite, seborreia, caspa, rosáceas, outras atopias e mau odor. A microbiota em equilíbrio promove a estimulação da produção de células T reguladoras locais, a manutenção da homeostase dos queratinócitos e o controle local de inflamações sistêmicas (4). A microbiota da pele também modula a integridade da barreira, evitando quadros de desordens cutâneas comuns, como eczema (4).
O meio ambiente (agentes estressores, poluição etc.), além de alguns tratamentos estéticos mal finalizados e outros procedimentos invasivos (microdermoabrasão, peelings), também geram desequilíbrios na microbiota e alteram a integridade da barreira, promovendo a perda de água e a instalação de patógenos, o que pode levar a processos inflamatórios (5, 6).
Os procedimentos de Harmonização Orofacial requerem que a pele esteja íntegra, com seu estrato córneo preservado, com equilíbrio em termos de umidade, pH e que possua uma microbiota em harmonia (simbiose), sem a presença de microrganismos patogênicos. A manutenção do sistema imunológico da pele requer o conhecimento dessa integração da microbiota com os elementos fisiológicos e anatômicos da pele, bem como dos mecanismos de regeneração e manutenção da integridade da barreira, os quais podem influenciar a eficácia dos procedimentos de harmonização facial.
Objetivos
Objetivo Geral
O presente trabalho tem por objetivo geral investigar a relação entre a manutenção do equilíbrio da microbiota da pele, que garante a qualidade e a longevidade dos tratamentos de harmonização facial. Além de estabelecer relações entre a ruptura de barreira causada pela disbiose pós-peeling e os riscos das atopias de pele, como desidratação, hiperpigmentação pós-inflamatória e acne ativa inflamatória pós-tratamento, entre outras.
Objetivos Específicos
Os objetivos específicos selecionados foram:
a) Analisar artigos científicos que discorram sobre a importância da simbiose cutânea e da manutenção da microbiota;
b) Identificar na literatura científica casos em que a falta de integridade da barreira da pele favoreceu a disbiose cutânea e a instalação de processos inflamatórios causados por microrganismos invasores;
c) Discutir procedimentos de normalização da microbiota visando à reconstrução da barreira biológica para a obtenção de resultados mais duradouros em harmonização orofacial;
d) Discutir a importância de procedimentos menos invasivos que produzam efeitos benéficos sem a destruição da epiderme e da integridade da barreira da pele;
e) Investigar se a disbiose cutânea provocada por procedimentos invasivos e ablativos pode acelerar o envelhecimento cutâneo.
Metodologia
O trabalho foi desenvolvido com base na metodologia hipotética e dedutiva, a partir de pesquisa de referenciais teóricos e bibliográficos. Trata-se de uma pesquisa descritiva e bibliográfica (7), utilizando livros e artigos de bases científicas como Google Acadêmico, PubMed, Brazilian Journal of Development, Sociedade Brasileira de Cirurgia Plástica e Sociedade Brasileira de Dermatologia, além de sites de universidades.
Revisão de Literatura
Constituição e Classificação da Pele
A pele se origina no embrião a partir de tecidos de ectoderme e mesoderme, organizando-se em três camadas: epiderme, derme e hipoderme, que compõem o Sistema Tegumentar. Este sistema possui muitas funções, conforme Sousa e Vargas (8):
a) Barreira contra agentes físicos, químicos e biológicos;
b) Proteção contra desidratação;
c) Proteção das glândulas e anexos;
d) Regulação da temperatura corporal;
e) Produção de vitamina D3;
f) Percepção do ambiente por meio das terminações nervosas;
g) Excreção de produtos metabólitos.
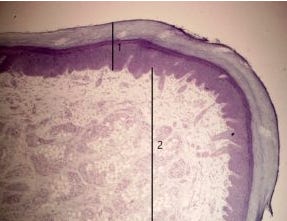
Sousa e Vargas classificaram as estruturas da pele em população queratinocítica e não queratinocítica. A cada duas semanas, as células da camada basal realizam mitose e geram novas células que são deslocadas para as camadas superiores, formando o queratinócito córneo.
As camadas da epiderme (população queratinocítica) são:
Camada basal: Células germinativas que geram as demais.
Camada espinhosa: Células ligadas por projeções semelhantes a espinhos.
Camada granulosa: Células com grânulos de querato-hialina.
Camada córnea: Células preenchidas por queratina, unidas por desmossomos.
A população não queratinocítica é formada por melanócitos (produzem melanina para proteção solar), células de Langerhans (função imunológica) e células de Merkel (função sensorial). Na derme, existem as porções reticular e papilar, anexos da pele (folículos pilosos, glândulas) e terminações nervosas. O suor em si não possui odor; o cheiro característico resulta da ação de bactérias que degradam células mortas e o suor.
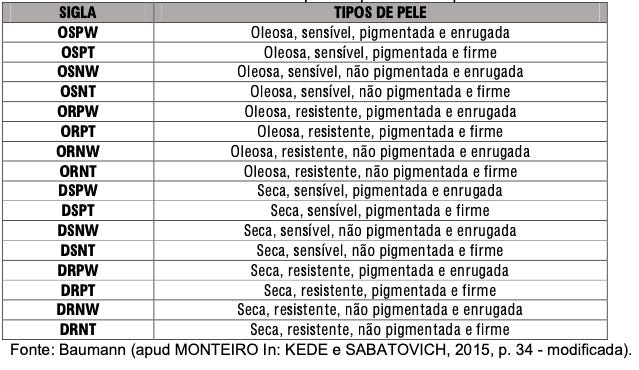
De acordo com a classificação de Baumann (9), existem dezesseis tipos de pele, cujas características variam de acordo com hidratação, sensibilidade, envelhecimento e pigmentação.
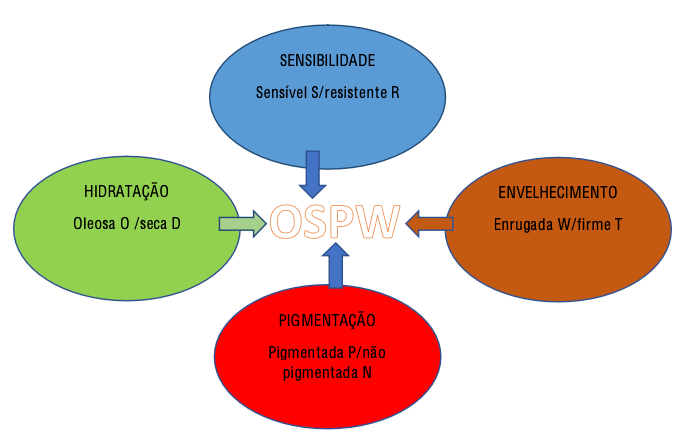
A sensibilidade da pele depende de fatores genéticos. Existem quatro subtipos de peles sensíveis: acneicas, irritáveis, alérgicas e rosáceas. O envelhecimento, por sua vez, é influenciado por fatores intrínsecos (genéticos) e extrínsecos (tabagismo, poluição, exposição solar). Para manter a integridade da barreira epidérmica, são necessários cuidados específicos, evitando agressões que possam levar a eczemas, manchas e rugas. Nos tratamentos cosméticos, a dificuldade é manter a pele íntegra. Produtos agressivos podem desestruturar a barreira, tornando-a suscetível à invasão de microrganismos (10).
Microbiota e Microbioma da Pele
A pele possui uma atividade biológica muito ativa, fundamental para a manutenção da saúde. Os microrganismos da pele constituem uma barreira biológica contra organismos oportunistas e invasores, e essa comunidade é chamada de Microbiota da Pele (11). A microbiota é composta por bactérias, fungos, vírus e leveduras que atuam auxiliando o sistema imunológico.
Segundo Hettwer et al. (12), nossa pele pode abrigar 100 bilhões de microrganismos. O suor e as células mortas, em um pH levemente ácido, criam condições ideais para a proliferação da microbiota benéfica. A bactéria Cutibacterium acnes (anteriormente Propionibacterium acnes) é a mais predominante em locais sebáceos.
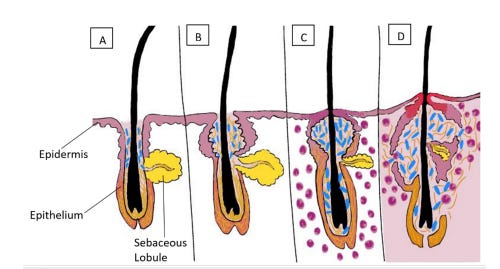
Embora a C. acnes faça parte da microbiota protetora, pode se tornar oportunista em casos de acne (13). Manter a microbiota saudável colabora para a redução do crescimento de microrganismos nocivos (14, 15). A microbiota possui as seguintes funções (4):
a) Inibição do crescimento de patógenos;
b) Produção de enzimas tóxicas a agentes patogênicos;
c) Indução de células T reguladoras;
d) Preservação da barreira e integridade da pele;
e) Atuação junto aos queratinócitos para a homeostase;
f) Inibição local de inflamações.
O desequilíbrio da comunidade de microrganismos é chamado de disbiose.
Vários fatores (exposome) podem provocar a disbiose, como perda de água, alterações ambientais, estresse, alterações hormonais, hábitos de higiene, uso de cosméticos, procedimentos cirúrgicos e uso prolongado de antibióticos. O controle da microbiota pode ser realizado com cosméticos específicos, mas alguns, como o peróxido de benzoíla, afetam indiscriminadamente todos os microrganismos. O termo Microbioma refere-se ao conjunto de material genético dos microrganismos da pele (11). Este conjunto forma um microambiente onde o desequilíbrio pode predispor a pele à predominância de organismos oportunistas.
Procedimentos de Harmonização Orofacial
A Odontologia moderna tem ampliado sua área de atuação para os tratamentos de harmonização orofacial (16). O Conselho Federal de Odontologia (CFO) reconhece a especialidade desde 2019. Dentistas e médicos são os profissionais habilitados para realizar esses procedimentos (17).
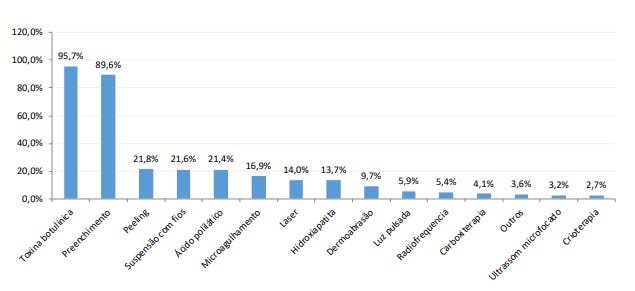
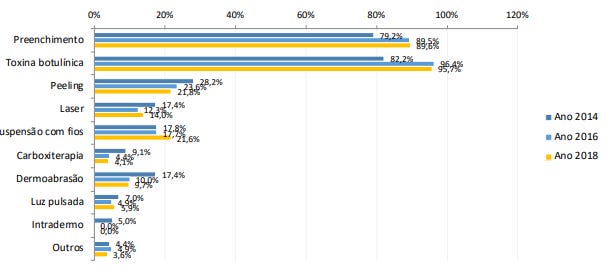
A procura por tratamentos de harmonização tem crescido. Segundo o Censo de 2018 da Sociedade Brasileira de Cirurgias Plásticas (SBCP), os procedimentos não cirúrgicos mais procurados foram: aplicação de toxina butolínica (95,7%), preenchimento facial (89,6%), peelings (21,8%), suspensão com fios (21,6%) e aplicação de ácido poliático (21,4%) (18).
Os métodos mais utilizados são preenchimento com ácido hialurônico, aplicação de toxina butolínica, peelings químicos e físicos, bichectomia, fios de dermosustentação e microagulhamento (16). Todas as técnicas possuem vantagens e desvantagens, e o sucesso do tratamento depende da avaliação do profissional e dos cuidados do paciente no pós-tratamento.
Procedimentos Minimamente Invasivos
São tratamentos que não promovem a retirada do estrato córneo e, consequentemente, não alteram a barreira cutânea e a microbiota. Segundo o cirurgião plástico Evandro Luiz Mittri Parente, são aqueles sem intervenção cirúrgica, com recuperação rápida e que não destroem a derme (19). Incluem:
Aplicação de toxina butolínica;
Mesoterapia;
Microagulhamento;
Aplicação de laser;
Ultrassom microfocado;
Preenchimento facial;
Bioestimuladores de colágeno.
A aplicação de ácido hialurônico, embora minimamente invasiva, pode gerar complicações graves. O AH é um composto produzido pelo nosso organismo, mas o preenchimento em áreas de risco, como a glabela e a região das têmporas, pode comprometer a visão e causar necroses (20). A fototerapia com LED é outro procedimento não invasivo que estimula a produção de fibroblastos (21). O microagulhamento, por sua vez, utiliza o estímulo mecânico para induzir a produção de colágeno (22). O lifting facial com fios de PDO é também considerado minimamente invasivo por alguns autores (23).
Procedimentos Invasivos
Técnicas que atuam nas camadas mais profundas da pele, abrindo caminho para a invasão de agentes externos. As técnicas agressivas alteram a produção de queratinócitos, corneócitos e a camada lamelar, destruindo as barreiras biológica, química e física.
Tratamentos da Pele - Peelings Químico e Físico e seus Efeitos
Existem várias técnicas para a recuperação da pele. Os tratamentos atuais baseiam-se em protocolos que visam o resgate da microbiota simbiótica e a regeneração da barreira cutânea (24). O peeling é uma estratégia que promove a descamação e reestruturação da epiderme (24). É importante diferenciar peeling de esfoliação: no peeling, ocorre a reestruturação e o nascimento de novos tecidos, enquanto na esfoliação ocorre apenas a descompactação das camadas, sem ativação celular.
O peeling químico pode ser classificado pelo nível de profundidade: muito superficial (estrato córneo), superficial (até a camada basal), médio (derme papilar) e profundo (derme reticular) (8). As indicações dependem dos sinais de fotoenvelhecimento e discromias (8).
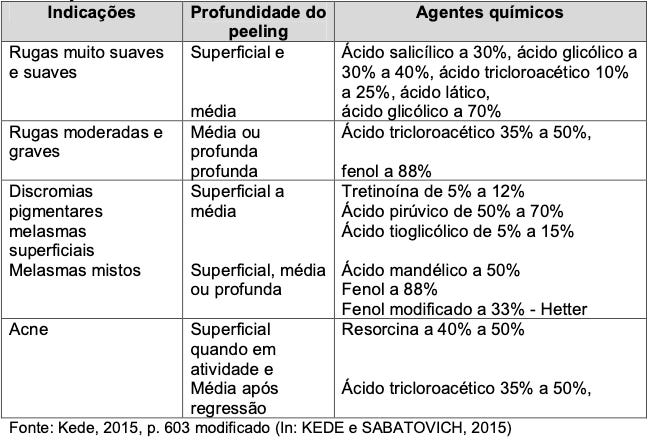
O peeling físico promove a esfoliação por ação de agentes como lixas, cremes abrasivos ou aparelhos de microdermoabrasão (25). É considerado um tratamento seguro e pouco invasivo, indicado para melasmas, fotoenvelhecimento e cicatrizes superficiais (25).
Efeitos dos Peelings Químicos
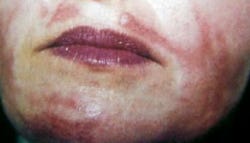
Os peelings químicos podem causar efeitos indesejáveis. Os riscos dependem da sensibilidade da pele, preparo pré-peeling e cuidados pós-peeling. No peeling de TCA, por exemplo, há risco de formação de cicatrizes fibrosas. Produtos com alfa-hidroxiácidos podem causar ardência, inchaço e coceira (26). Complicações gerais incluem pigmentações, cicatrizes, alergias, herpes, infecções e destruição de anexos da pele (27). Kede (8) classificou os riscos em sete categorias:
a) Complicações pigmentares: Alteração da pigmentação (hipo ou hiperpigmentação), como a hiperpigmentação pós-inflamatória (HPI). A pigmentação é um mecanismo de defesa da pele. A Pro-opiomelanocortina (POMC) é um polipeptídio que origina diversos hormônios, incluindo o alfa-MSH, que influencia a produção de melanina (28). A inflamação e a pigmentação da pele estão diretamente correlacionadas (29).
b) Complicações cicatriciais: Necrose da área, queloide e cicatrizes hipertróficas ou atróficas.
c) Complicações estruturais: Ectrópio (inversão da margem da pálpebra).
d) Complicações infecciosas: Associadas à remoção da barreira íntegra e da microbiota. As bactérias mais frequentes são Staphylococcus, Streptococcus e Pseudomonas (8). Candida albicans também está associada a peelings profundos.
Efeitos dos Peelings Físicos
As reações ao peeling físico dependem da profundidade, mas todos causam inflamação. As complicações estão associadas à falta de experiência do profissional e podem incluir erosão, hipercromia e edemas. Assim como nos peelings químicos, a formação de crosta propicia a colonização por bactérias e fungos (8). A dermatite seborreica, por exemplo, causada pela levedura Malassezia, pode ser agravada, e tratamentos com cremes antibióticos podem favorecer a colonização de outros microrganismos como Staphylococcus e Candida albicans (30).
Integridade de Barreira Associada à Eficácia dos Procedimentos
Cardili, Melo et al. (31) constataram que defeitos na barreira cutânea favorecem a invasão de microrganismos, como Staphylococcus aureus, levando à inflamação crônica. As falhas na barreira surgem devido a mutações no gene responsável pela síntese da filagrina, uma pró-proteína essencial para a integridade da camada córnea. Na pele saudável, as células do estrato córneo sintetizam lipídios que formam as lamelas, e a filagrina é crucial nesse processo. É possível restaurar a integridade da barreira pela estimulação da síntese de filagrina (31).
Addor e Aoki (32) esclarecem a importância dos lipídios (ceramidas, colesterol, ácidos graxos) na formação da barreira. A dermatite atópica é uma doença crônica em que anormalidades da resposta imune e da constituição da barreira exercem um papel relevante (32). A perda de água e a desestabilização do pH alteram a microbiota, tornando a pele suscetível a agentes alergênicos (33).
O pH da pele saudável oscila entre 5,5 e 6,5. Com a redução da integridade da barreira, o pH tende a se elevar, favorecendo a colonização por Staphylococcus aureus (33, 34). Bikowski (35) defende que a escolha de produtos de limpeza suaves é fundamental. O desequilíbrio da barreira associado à disbiose amplia as condições para a colonização de patógenos, o que agrava os casos de dermatite atópica (36, 37).
Discussão e Conclusões
Os procedimentos de harmonização orofacial são extremamente importantes para a restituição da saúde física e emocional. Os procedimentos invasivos, como os peelings químicos, são aplicados com base na premissa de que é preciso remover o estrato córneo, considerado uma camada morta, para regenerar a pele.
Atualmente, sabe-se que o estrato córneo não é uma camada morta, mas uma importante e dinâmica barreira física, química e biológica. A microbiota residente atua fortemente na manutenção da saúde da pele. Dependendo do tipo de peeling, a remoção do estrato córneo e da microbiota torna a pele suscetível a agressões, sendo frequente a ocorrência de hiperpigmentação e processos inflamatórios.
Os peelings químicos são procurados por quem espera um resultado rápido, sem medir as consequências da remoção da barreira cutânea. A Dra. Chauvin (34, 38, 39) defende a corneoterapia, na qual os procedimentos minimamente invasivos preservam o estrato córneo e a microbiota.
Existe uma gama de procedimentos minimamente invasivos que atuam de forma eficaz na harmonização, respeitando as características da pele e preservando a saúde da microbiota, evitando dermatites e hiperpigmentação.
Pode-se concluir que a remoção da barreira cutânea e a disbiose influem diretamente nos resultados dos procedimentos de harmonização facial baseados em peelings. É possível obter resultados excelentes com o emprego de procedimentos minimamente invasivos, que garantem a preservação do estrato córneo, da microbiota residente e da barreira cutânea.
Poucas pesquisas abordam expressamente a disbiose e suas consequências. Não foram encontrados trabalhos relacionando o envelhecimento precoce da pele com a disbiose cutânea. Fica a inferência de que a perda da barreira natural pela disbiose possa ser uma das causas do envelhecimento. Este trabalho deixa uma sugestão à comunidade científica: aprofundar as pesquisas nessa temática, pois a perda da simbiose cutânea já é conhecida por causar inúmeras atopias, e o envelhecimento pode ser mais uma delas.
Referências Bibliográficas
Sociedade Brasileira de Dermatologia (SBD). Conheça a pele [Internet]. [local desconhecido]: SBD; [data desconhecida] [citado 10 out 2021]. Disponível em: https://www.sbd.org.br/dermatologia/pele/cuidados/conheca-a-pele/
Grice EA, Segre JA. The skin microbiome. Nat Rev Microbiol. 2011;9:244-53.
Baldwin H, Bhatia N, et al. The role of cutaneous microbiota harmony in maintaining a functional skin barrier. J Drug Dermatol. 2017;16(1):12-8.
Barros C. A microbiota da pele [Internet]. [local desconhecido]: Cleber Barros; [data desconhecida] [citado 11 out 2021]. Disponível em: https://www.cleberbarros.com.br/microbiota-da-pele/
Lopez S, et al. Transepidermal water loss, temperature and sebum levels on women’s facial skin follow characteristic patterns. Skin Res Technol. 2000;6:31-6.
Shade A, Gilbert JA. Temporal patterns of rarity provide a more complete view of microbial diversity. Trends Microbiol. 2015;23:335-40.
Lakatos EM, Marconi MA. Fundamentos de metodologia científica. 5ª ed. São Paulo: Atlas; 2003.
Kede MPV, Sabatovich O. Dermatologia Estética. 3ª ed. São Paulo: Atheneu; 2015.
Monteiro EO. Avaliação e classificação da pele sã. In: Kede MPV, Sabatovich O. Dermatologia Estética. 3ª ed. São Paulo: Atheneu; 2015. p. 31-36.
Brener E, Andrade L. Cuidados com os diferentes tipos de pele. In: Kede MPV, Sabatovich O. Dermatologia Estética. 3ª ed. São Paulo: Atheneu; 2015. p. 46-66.
Lousada S, et al. Microbiota and Microbiome of the Skin. Rev Soc Port Dermatol Venereol. 2020;78(2):91-9.
Hettwer S, et al. Skin Microbiota and Its Interplay with the Human Host. J Invest Dermatol. 2018;138(4):e33.
Dréno B, Pecastaing S, Corvec S, Veraldi S, Khammari A, Roques C. Cutibacterium acnes (Propionibacterium acnes) and vulgar acne: a brief summary of the recent updates. J Eur Acad Dermatol Venereol. 2018;32(Suppl 2):5-14.
Timm CM, et al. The skin microbiome: current perspectives and future challenges. J Am Acad Dermatol. 2020;82(5):1199-1209.
Seo-Yeon K, et al. The Role of the Skin Microbiome in Atopic Dermatitis. Int J Mol Sci. 2020;21(21):7984.
Duarte ALF, Lirio FC. Harmonização Orofacial: Revisão de Literatura [Trabalho de Conclusão de Curso]. Uberaba: Universidade de Uberaba; 2020.
Surya Dental. Harmonização orofacial na odontologia: entenda o caso [Internet]. [local desconhecido]: Surya Dental; [data desconhecida] [citado 20 out 2021]. Disponível em: https://blog.suryadental.com.br/harmonizacao-orofacial/
Sociedade Brasileira de Cirurgia Plástica (SBCP). Censo 2018: análise comparativa das pesquisas 2014, 2016 e 2018. 2019.
Parente ELM. O que são procedimentos minimamente invasivos [Internet]. Sociedade Brasileira de Cirurgia Plástica - Santa Catarina; 2019 [citado 30 nov 2021]. Disponível em: https://sbcp-sc.org.br/artigos/o-que-sao-procedimentos-minimamente-invasivos/
Pereira JMC, Atra MATE. Harmonização orofacial: ácido hialurônico e possíveis complicações [Monografia]. Taubaté: Universidade de Taubaté; 2020.
Camargo MFP, Regis TN. Estudo do estímulo de colágeno através da aplicação de luz LED. Braz J Dev. 2020;6(7):49796-803.
Bacha BM, Mudrik PS. Microagulhamento: uma revisão bibliográfica [Internet]. Varginha: UNIS; 2021 [citado 30 nov 2021]. Disponível em: http://repositorio.unis.edu.br/handle/prefix/510
Bortolozo F. A-PDO Técnica de elevação de sobrancelhas com fios de polidioxanona ancorados - relato de 10 casos. Braz J Surg Clin Res. 2017;20(1):76-87.
Moser I. Apostila de curso Persona. Instituto Velasco; 2021.
Sociedade Brasileira de Dermatologia (SBD). O que é peeling físico? [Internet]. [local desconhecido]: SBD; [data desconhecida] [citado 20 nov 2021]. Disponível em: https://www.sbd.org.br/dermatologia/pele/procedimentos/peeling-fisico/20/
Nandim P, Guterres SS. Alfa-hidroxiácidos: aplicações cosméticas e dermatológicas. Caderno de Farmácia. 1999;15(1):7-14.
Kadunc BV, Palermo E, et al. Complicações em peelings químicos. In: Tratado de cirurgia dermatológica, cosmiatria e laser. 2013.
National Center for Biotechnology Information (NCBI). POMC proopiomelanocortin [Homo sapiens (human)] [Internet]. Bethesda (MD): NCBI; [atualizado 2021] [citado 04 dez 2021]. Disponível em: https://www.ncbi.nlm.nih.gov/gene/5443
Hossain MR, Ansary TM, Komine M, Ohtsuki M. Diversified Stimuli-Induced Inflammatory Pathways Cause Skin Pigmentation. Int J Mol Sci. 2021;22(8):3970.
Nemer MLA. Dermatite seborréica. In: Kede MPV, Sabatovich O. Dermatologia Estética. 3ª ed. São Paulo: Atheneu; 2015. p. 237-249.
Cardili RN, Melo JML, Rosalino AM, Moreno AS, Castro APM, Arruda LK. Dermatite atópica e filagrina: restaurando barreiras para o controle da doença. Braz J Allergy Immunol. 2013.
Addor FAS, Aoki V. Barreira cutânea na dermatite atópica. An Bras Dermatol. 2010;85(2):184-94.
Addor FAS, Silva VM. Barreira cutânea na dermatrite atópica: o valor do limpador adequado. Braz J Allergy Immunol. 2013.
Chauvin F. Corneoterapia [Vídeo]. YouTube; 2021 [citado 30 nov 2021]. Disponível em:
Bikowski J. The use of cleanser as therapeutic concomitants in various dermatologic disorders. Cutis. 2002;68(5 Suppl):12-9.
Rippke F, Schreiner V, Doering T, Maibach HI. Stratum corneum pH in atopic dermatitis: impact on skin barrier function and colonization with Staphylococcus Aureus. Am J Clin Dermatol. 2004;5(4):217-23.
Edslev SM, Agner T, Andersen PS. Skin Microbiome in Atopic Dermatitis. Acta Derm Venereol. 2020;100(12):adv00164.
Chauvin F. AULÃO INTENSIVO - Pele e nossa profissão [Vídeo]. YouTube; 2021 [citado 07 dez 2021]. Disponível em:
Chauvin F. Decifrando e simplificando - barreiras cutâneas danificadas [Vídeo]. YouTube; 2021 [citado 07 dez 2021]. Disponível em:
Downloads